Frau Dr. Diehl, wie oft gibt es in Kliniken schon Positionen wie Ihre – als Digital Change Managerin?
Tatsächlich habe ich noch niemandem mit einer ähnlichen Aufgabenstellung getroffen. Daher gehe ich davon aus, dass ich wohl die erste und bisher auch Einzige in einer solchen Position bin. Und ich muss sagen: Es ist eine tolle Aufgabe, man kann viel bewegen.
Was ist Ihr wichtigstes Ziel für den Digital Change Richtung Smart Hospital?
Wir können Digitalisierung nur erreichen, wenn alle Beteiligten einen neuen Blickwinkel einnehmen und Synergien nutzen. Das betrifft die Medizin ebenso wie die IT und die Medizintechnik. Bisher gibt es vor allem historisch gewachsene Insellösungen und viele kleine Königreiche, in denen die Beteiligten vor allem ihre Belange sehen. Der erste Schritt zur Digitalisierung muss sein, dass wir alle Kenntnis von einander haben und uns über Anforderungen und Möglichkeiten austauschen.
Wie kann das zum Beispiel aussehen?
Wenn wir die elektronische Patientenakte betrachten, die wir gerade an unseren Standorten ausrollen, muss diese natürlich in der Lage sein, viele verschiedene Datenquellen zu integrieren und zur Verfügung zu stellen. Beispielsweise müssen für den Bereich HNO routinemäßig erstellte Tonaufnahmen oder Fotos eingegliedert werden. Anforderungen dieser Art gilt es, schon bei der Planung zu berücksichtigen.
Was soll aus medizinischer Sicht mit der Digitalisierung erreicht werden?
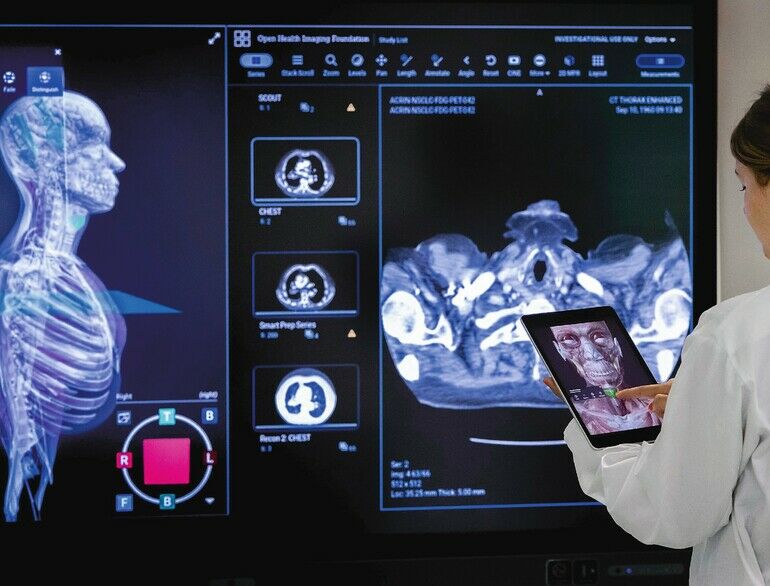
Vor fast zwanzig Jahren habe ich in der Radiologie gearbeitet und dort erlebt, wie sehr die PACS-Einführung die Arbeit erleichtert hat. Aufnahmen mussten nicht mehr gesucht werden. Wir hatten dadurch bessere Vergleichsmöglichkeiten, um zu sehen, ob tatsächliche Befundänderungen oder nur unterschiedliche Bildvergrößerungen vorlagen. In einem voll digitalisierten Krankenhaus sollen diese Effizienz-Effekte in größerem Ausmaß greifen: Es muss niemand mehr im Archiv suchen, der Patient wird nur einmal zur Anamnese befragt, alle Daten zu seiner Krankengeschichte sind zusammengefasst. Das ermöglicht eine schnellere Diagnose und Therapie.
OR.Net: Für Vernetzung im OP – SDC auch mit Echtzeit-Datenübertragung
Wie weit ist der Alltag im Krankenhaus davon derzeit entfernt?
Das ist je nach Krankenhaus sehr unterschiedlich. Allerdings muss man sich klar machen, dass die technische Entwicklung schneller fortschreitet als ein Krankenhaus mit seinen Planungszyklen mithalten kann. Somit wird es kaum jemals auf den aktuellsten Stand zu bringen sein. Letzten Sommer haben wir zum Beispiel unsere neu gebaute zentrale Notaufnahme eröffnet. Kurz vorher wurde eine technische Entwicklung verfügbar, mit der wir mobile Großgeräte lokalisieren können. Hierfür mussten im letzten Moment die Decken wieder geöffnet werden, um neue Leitungen zu verlegen.
Wovon hängt es ab, wie schnell Digitalisierung voranschreitet?
Auf der DMEA in Berlin habe ich im April vieles gesehen, was ich am liebsten gleich mitgenommen hätte. Wie überall setzen aber auch in Kliniken die finanziellen Mittel Grenzen. Bei uns in Essen setzen wir dazu Prioritäten: Einzellösungen sind nicht mehr erwünscht. Alle Investitionen werden daraufhin geprüft, welche Synergien möglich sind. Fehlende Standards halten die Entwicklung ebenfalls auf und haben zu den vielen Inseln ohne gemeinsame Struktur geführt.
Welche Anforderungen müssen Medizinprodukte erfüllen, damit sie zur Digitalisierung beitragen können?
Die Technik bietet schon viele Möglichkeiten. Sie in ältere Gebäude zu integrieren, ist manchmal katastrophal schwierig. Von Herstellern erwarte ich aber zum Beispiel, dass ein Gerät oder eine Technik kompatibel ist zu dem, was wir mit der Digitalisierung erreichen wollen. In eine elektronische Patientenakte müssen alle Daten eines Patienten eingepflegt sein. Also braucht jedes Gerät eine geeignete Schnittstelle. Da es nur ein paar große Anbieter von Lösungen für eine elektronische Patientenakte gibt, sollte ein Hersteller unbedingt Schnittstellen zu diesen Lösungen bieten – oder kurzfristig in der Lage sein, eine Verbindung herzustellen. Wenn das nicht funktioniert, müssen wir uns überlegen, ob es eventuell wichtige medizinische Gründe gibt, das Gerät trotzdem einzusetzen. Aber das kostet jedes Mal viel Zeit.
Welche Bedeutung hat der aus dem Projekt OR.Net hervorgegangene neue Standard SDC aus Ihrer Sicht?
Standardisierung ist an dieser Stelle sicherlich der richtige Weg, da die Gewährleistung semantischer Interoperabilität und einheitliche Schnittstellen die Chance auf Implementierung von kompatiblen Lösungen erhöhen. Da dieser Standard jedoch erst auf der DMEA präsentiert wurde, gibt es noch keine praktischen Erfahrungsberichte.
Fußschalter für Medizingeräte: User Interface mit integrierter Sensorik
Welche Rolle spielen Apps im Krankenhaus?
Wir verwenden sowohl selbst erstellte Apps – zum Beispiel für Fragebögen in der Palliativmedizin oder der Psychoonkologie –, aber auch auf dem Markt verfügbare Apps, um beispielsweise pseudonymisierte Daten im Umfeld von geplanten Transplantationen verfügbar zu machen. Unsere elektronische Patientenakte wollen wir für alle 8500 Mitarbeiter mobil zugänglich machen, was eine große Investition ist. Mit Apps stellen wir auch unseren Patienten ausgewählte Informationen zur Verfügung. Und es wäre sehr interessant für uns, mit Unternehmen bei der Entwicklung neuer Apps zusammenzuarbeiten. Entsprechende Projekte laufen schon, oft mit Start-ups, zum Teil aber auch mit etablierten Herstellern. Wir haben eine Menge medizinisches Know-how, das wir zur Verfügung stellen können. Allerdings ist der Aufwand für die Validierung einer neuen App für uns allein nicht zu stemmen. Gemeinsam bieten sich da aber Möglichkeiten.
Wie digital ist das Krankenhaus in zehn Jahren?
Voll digitalisiert. Alle, die das nicht schaffen, werden in zehn Jahren nicht mehr existieren können. Die Verwaltung ist heute schon digital. Wenn die seit langem geplante Telematik-Struktur vorliegt und die Anbindung an das Gesundheitswesen definiert ist, müssen Krankenhäuser damit arbeiten können. Die Politik forciert das gerade, wie das Beispiel einer elektronischen Patientenakte nach §291 SGB V zeigt. Und auch die geforderte Bildung von Zentren setzt eine Digitalisierung voraus: Die Daten der Patienten müssen vorab übertragen werden, und auch die telemedizinische Nachsorge kommt ohne die Datenweitergabe nicht aus. An der Digitalisierung führt also kein Weg vorbei.
Digitalisierte Überleitung im Test
Am Universitätsklinikum Essen wird bereits ein neues digitales Überleitungs- und Entlass-Management für Patienten getestet. Die Plattform „Recare“ verbindet aktuell 1000 ambulante Pflegedienste und Pflegeheime in einem Radius von 60 Kilometern um die Universitätsmedizin Essen. Mitarbeitende des Sozialdienstes stellen – wie auf einem Online-Marktplatz – eine Anfrage, wo freie Kapazitäten für den Patienten mit seinen individuellen Bedürfnissen vorhanden sind. Der Kaufmännische Vorstand des Universitätsklinikums Essen, Thorsten Kaatze, kündigte im März an: „Bei positiven Auswertungsergebnissen ist eine zeitnahe Ausweitung auf weitere Bereiche der Universitätsmedizin Essen, wie die Ruhrlandklinik und das St. Josef Krankenhaus Werden, geplant.“
Zur Essener Universitätsmedizin gehören das Universitätsklinikum Essen sowie zwölf Tochterunternehmen, darunter die Ruhrlandklinik, das St. Josef Krankenhaus Werden, die Herzchirurgie Huttrop und das Westdeutsche Protonentherapiezentrum Essen. Die Essener Universitätsmedizin ist mit etwa 1700 Betten das nach eigenen Angaben „führende Gesundheits-Kompetenzzentrum des Ruhrgebiets und auf dem Weg zum Smart Hospital“.